Внутрибольничным заболеваниям подвержены пациенты группы риска. Поскольку большинство возбудителей внутрибольничных инфекций относятся к условно-патогенным микроорганизмам, проявляющим свои свойства на фоне снижения неспецифических защитных сил организма, важное значение приобретает определение групп риска среди новорожденных и родильниц.
Профилактика внутрибольничных инфекций в стационарах
Поскольку внутрибольничные инфекции новорожденных и родильниц развиваются и выявляются не только в акушерских стационарах, но и после выписки или перевода в другой стационар и характеризуются многообразием клинических проявлений, организация сбора и информации осуществляется не только в акушерских стационарах, но и в детских больницах и поликлиниках, хирургических и гинекологических отделениях и женских консультациях, патологоанатомических отделениях и др. Все эти учреждения должны оперативно сообщать по телефону в территориальный центр Госсанэпиднадзора и в акушерский стационар в течение 12 ч об установленном диагнозе внутрибольничной инфекции как у новорожденного, так и у родильницы.
Центры Госсанэпиднадзора в течение 12 ч передают информацию об инфекционных болезнях новорожденных и родильниц в акушерские стационары по месту родов для организации и проведения противоэпидемических мероприятий.
Перечень болезней, подлежащих учету и регистрации у новорожденных:
- конъюнктивит и дакриоцистит;
- пиодермия;
- флебит пупочной вены;
- панариций, паронихия;
- омфалит;
- отит;
- импетиго (пузырчатка), пемфигус, везикулопустулез;
- псевдофурункулез;
- мастит;
- энтероколит;
- пневмония;
- абсцесс, флегмона;
- менингит;
- остеомиелит;
- сепсис;
- постинъекционные инфекции;
- сальмонеллезы;
- вирусные гепатиты В, С;
- другие инфекционные заболевания.
У родильниц:
- послеоперационные инфекции акушерской раны, в том числе нагноение и расхождение швов;
- эндометрит;
- перитонит, в том числе после кесарева сечения;
- сепсис;
- мастит;
- постинъекционные инфекции;
- грипп, ОРЗ;
- пневмония;
- цистит, уретрит, пиелонефрит;
- сальмонеллезы;
- вирусные гепатиты В, С;
- другие инфекционные болезни.
Группы риска
Группами риска возникновения внутрибольничных заболеваний среди родильниц считаются женщины:
- с хроническими соматическими и инфекционными болезнями;
- с болезнями мочеполовой системы, в том числе кольпитами;
- с отягощенным акушерско-гинекологическим анамнезом (инфекционные осложнения при предыдущих беременностях, привычное невынашивание и др.);
- после оперативного родоразрешения, особенно кесарева сечения;
- с кровотечениями в послеродовом периоде;
- с анемией.
К группам риска возникновения внутрибольничных заболеваний среди новорожденных относятся:
- недоношенные;
- переношенные;
- родившиеся у матерей с хроническими соматическими и инфекционными заболеваниями или перенесших острую инфекционную болезнь во время беременности;
- после оперативного родоразрешения, особенно кесарева сечения;
- с врожденными аномалиями развития;
- с родовой травмой;
- с синдромом дыхательных расстройств;
- с хронической внутриутробной гипоксией и асфиксией в родах;
- родившиеся у матерей, страдающих алкоголизмом, наркоманией.
Дети, относящиеся к контингентам риска, нуждаются в особо тщательном медицинском наблюдении и назначении препаратов, стимулирующих неспецифические защитные силы организма. Частоту внутрибольничных инфекций существенно снижает назначение эубиотиков, в частности бифидумбактерина.
Причины внутрибольничных инфекций в стационарах
К факторам риска возникновения внутрибольничных инфекций у новорожденных и родильниц относятся: инвазивные лечебно-диагностические вмешательства (инъекции, трансфузии, катетеризация сосудов, мочевыводящих путей, взятие крови, пункции, эндоскопические исследования), искусственное вскармливание и др. Имеет значение кратность и длительность процедур.
При абдоминальном родоразрешении (кесарево сечение) важно учитывать, в экстренном или плановом порядке оно проводится.
Факторы риска необходимо учитывать при осуществлении эпидемиологического надзора и проведении мер борьбы с внутрибольничными инфекциями. В каждом случае необходимо строго обосновывать целесообразность проведения тех или иных процедур, особенно инвазивных.
Определение предпосылок и предвестников эпидемиологического неблагополучия
Осложнению эпидемиологической обстановки могут способствовать две группы факторов (предпосылок). Одна из них связана с санитарно-техническим состоянием стационара, другая с организацией работы и контингентом лиц, поступающих на роды.
К первой группе относятся:
- недостаточное материально-техническое оснащение оборудованием, инструментарием, перевязочным материалом, лекарствами;
- недостаточный набор и площади помещений, перекрест технологических потоков;
- нарушения в работе приточно-вытяжной вентиляции;
- аварийные ситуации на водопроводной и канализационной системах, перебой в подаче горячей и холодной воды, нарушения в тепло- и энергоснабжении;
- перебои в поставке белья, дезинфицирующих средств и т. д.
Вторая группа предпосылок включает:
- перегрузку стационара;
- нарушение цикличности заполнения палат;
- несвоевременный перевод новорожденных и родильниц в соответствующие стационары.
При выявлении предпосылок возникновения эпидемиологического неблагополучия госпитальный эпидемиолог оперативно доводит всю информацию до сведения главного врача родильного дома и центров Госсанэпиднадзора. Принимаются меры по устранению нарушения. Усиливается весь комплекс профилактики и противоэпидемических мероприятий.
В ходе оперативного анализа важно своевременно выявить предвестники осложнения эпидситуации в стационаре:
- изменение уровня заболеваемости (рост) внутрибольничных заболеваний новорожденных;
- рост заболеваемости родильниц;
- рост внутрибольничных болезней после оперативных пособий в родах;
- изменение в структуре болезни по локализации патологического процесса, появление случаев с множественной локализацией;
- изменение этиологической структуры заболеваемости, выделение преимущественно одного вида возбудителя;
- изменение в соотношении легких и тяжелых форм. Рост тяжелых форм свидетельствует, как правило, о существенном недоучете легких форм и(или) возникшем эпидемиологическом неблагополучии;
- преобладание одной из клинических форм в структуре внутрибольничных заболеваний новорожденных или родильниц, появление генерализованных форм;
- возникновение 2 и более случаев болезни, связанных между собой;
- рост заболеваемости гнойно-воспалительными и другими инфекциями среди медицинского персонала;
- возрастание числа диагнозов «внутриутробная инфекция».
Своевременное выявление вышеуказанных признаков позволяет оперативно провести необходимые мероприятия для предотвращения дальнейшего осложнения эпидемиологической ситуации.
При невозможности устранения предпосылок и предвестников осложнения эпидемиологической ситуации ставится вопрос о прекращении работы родильного дома.
Оценка эпидемиологической ситуации
Анализ всей вышеприведенной информации дает возможность получить объективные данные об особенностях эпидемического процесса внутрибольничных инфекций у новорожденных и родильниц в данном акушерском стационаре, основных причинах, обусловливающих заболеваемость, оценить эпидемиологическую ситуацию и разработать комплекс эффективных противоэпидемических мероприятий.
Оценка эффективности мер борьбы и профилактики
Оценка эффективности проводимых мероприятий проводится на основании состояния эпидемиологической обстановки в родильном доме. Оцениваться может как комплекс проведенных мероприятий, так и отдельные меры. Эффективность отдельных мероприятий целесообразно изучать при апробации новых форм и методов работы, испытании отдельных методик и препаратов.
Данные эпидемиологического надзора являются основой для планирования и проведения эффективной, научно обоснованной системы профилактических и противоэпидемических мероприятий, направленных на снижение внутрибольничных заболеваний в акушерских стационарах.
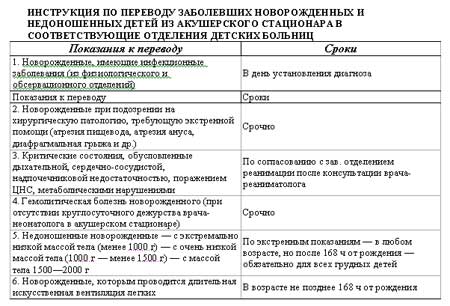
Противопоказания к переводу
в отделения детских больниц являются:
- грубый порок развития;
- наследственные и хромосомные болезни, не нуждающиеся в срочном лечении.
в обсервационном отделении акушерских стационаров находятся и поступают в него:
- дети, родившиеся в этом отделении;
- новорожденные, матери которых переведены из физиологического послеродового отделения в обсервационное;
- дети, родившиеся вне родильного дома (роды в машине «скорой помощи», роды на дому и т. д.);
- новорожденные, переведенные из родильного блока с клиникой врожденного везикулопустулеза;
- родившиеся с видимыми врожденными пороками развития, не нуждающиеся в срочном хирургическом лечении;
- «отказные» дети, подлежащие усыновлению или переводу в лечебные стационары и дома ребенка.
Эпидемиологический анализ
Анализ заболеваемости внутрибольничных инфекций должен проводиться с учетом:
- сроков возникновения болезни;
- даты родов;
- даты выписки или перевода в другой стационар;
- перемещения в пределах стационара (из палаты в палату, из отделения в отделение);
- длительности пребывания в стационаре.
Групповыми заболеваниями следует считать появление 5 и более внутрибольничных заболеваний новорожденных и родильниц (суммарно), возникающих в пределах колебаний одного инкубационного периода и связанных одним источником инфекции с общими факторами передачи.
Ретроспективный анализ заболеваемости внутрибольничных инфекций новорожденных и родильниц предусматривает:
- анализ многолетней динамики заболеваемости с определением тенденции (рост, снижение, стабилизация) и темпов роста или снижения;
- анализ годового, помесячного уровней заболеваемости;
- сравнительную характеристику заболеваемости по отделениям;
- изучение структуры заболеваемости по локализации патологического процесса и этиологии;
- анализ оперативных вмешательств в родах и частоты внутрибольничных заболеваний, связанных с ними;
- определение соотношения легких и тяжелых форм;
- распределение заболеваемости по срокам клинических проявлений (во время пребывания в стационаре и после выписки);
- определение удельного веса групповых болезней и анализ вспышек заболеваемости;
- анализ летальности по локализации патологического процесса и этиологии.
При проведении анализа заболеваемости новорожденных следует дифференцировать внутрибольничные инфекции от внутриутробной инфекционной патологии.

