Это состояние, при котором систолическое АД составляет 140 мм рт. ст. и выше и/или диастолическое АД 90 мм рт. ст. и выше при том условии, что эти значения получены в результате как минимум трёх измерений, произведённых в различное время на фоне спокойной обстановки, а больной в этот день не принимал ЛС, изменяющих АД. В этой статье мы рассмотрим степени возможности заболеваемости артериальной гипертензии и лечение различными способами. Важно понимать, что нельзя прибегать ни к каким методам, не посоветовавшись с врачом!
Степени риска для органов
Одним из рисков длительного повышения АД являются признаки поражения внутренних органов, так называемых органов-мишеней при гипертензии. К ним относят сердце, головной мозг, почки, сосуды. Поражение сердца (высокая степень) может проявляться гипертрофией левого желудочка, стенокардией, инфарктом миокарда, сердечной недостаточностью и внезапной сердечной смертью; поражение головного мозга (высокая степень) - тромбозами и кровоизлияниями, гипертонической энцефалопатией и церебральными лакунами; почек (средняя степень) - микроальбуминурией, протеинурией, хронической почечной недостаточностью (ХПН); сосудов (средняя степень) - вовлечением в процесс сосудов сетчатки глаз, сонных артерий, аорты (аневризма). У пациентов, которые не проводили лечение гипертензии, 4/5 летальных исходов обусловлены сердечными причинами и признаками, из них 43% - хронической сердечной недостаточностью, 36% - недостаточностью венечных артерий. Цереброваскулярные и почечные причины летального исхода имеют меньшую степень - 14 и 7% соответственно.
Как влияет на сердце?
В связи с выраженностью и высокой частотой появления симптомов изменений сердца при гипертензии (у 50% больных) в последнее время стали применять термины "гипертоническая болезнь сердца" и "гипертоническое сердце", под которыми подразумевают весь комплекс морфологических и функциональных изменений. Е.Д. Фролих (1987) выделяет четыре стадии гипертонической болезни сердца по степени:
стадия (невысокая степень) - нет явных изменений сердца, но имеются признаки нарушения диастолической функции (по данным эхокардиографии. Симптомы нарушения диастолической функции левого желудочка при гипертензии может развиться раньше нарушения систолической и быть самостоятельным фактором риска развития сердечной недостаточности.
стадия (средняя степень) основные признаки: увеличение левого предсердия (по данным эхокардиографии и ЭКГ).
стадия (высокая степень) симптомы: наличие гипертрофии левого желудочка (по данным ЭКГ, эхокардиографии, рентгенографии). Гипертрофия левого желудочка - наиболее частое осложнение гипертензии, причём это осложнение является крайне неблагоприятным прогностическим признаком. Так, у больных гипертензией с гипертрофией миокарда в 4 раза выше степень развития сосудистых катастроф (инфаркт миокарда, инсульт), а вероятность наступления смерти от сердечно-сосудистых заболеваний в 3 раза выше по сравнению с таковым у больных с гипертензией без гипертрофии левого желудочка. У не леченых больных с резко выраженной гипертрофией левого желудочка - высокая степень, двухлетняя смертность составляет 20%. Эхокардиография - наиболее точный метод выявления симптомов гипертрофии левого желудочка. По данным эхокардиографии, признаки изменения левого желудочка развивается более чем у 50% больных гипертензией. Информативность рентгенологического исследования невысока, так как позволяет выявить только значительную гипертрофию с дилатацией полости левого желудочка.
стадия (высокая степень) признаки: развитие хронической сердечной недостаточности, возможное присоединение ИБС. Хроническая сердечная недостаточность является классическим признаком, "конечной точкой" гипертензии, т.е. состоянием, неизбежно возникающим при гипертензии (если больной не умирает раньше) и приводящим в итоге к летальному исходу. В связи с этим необходимо знать клинические проявления и признаки сердечной недостаточности и методы её своевременного выявления.

ИБС может возникнуть не только вследствие поражения венечных артерий (их эпикардиальных отделов), но и из-за микроваскулопатии.
Что может быть с почками?
Почки занимают одно из центральных мест в регуляции АД, что связано с выработкой вазоактивных веществ. О функции почек суммарно судят по скорости клубочковой фильтрации. При неосложнённой артериальной гипертензии она обычно нормальная. При резко выраженной или злокачественной гипертензии скорость клубочковой фильтрации значительно снижается. Поскольку постоянное избыточное давление в клубочках приводит к нарушению функции клубочковых мембран, считают, что скорость клубочковой фильтрации при длительно существующей гипертензии зависит от уровня АД: чем выше АД, тем она ниже. Кроме того, при сохранении повышенного АД возникает констрикция почечной артерии, что приводит к ранней ишемии проксимальных извитых канальцев с нарушением их функции, а затем и к повреждению всего нефрона.
Степень заболеваемости гипертоническим нефросклерозом - характерное осложнение гипертензии - симптомы проявляются снижением выделительной функции почек. Основные предрасполагающие факторы к развитию нефросклероза: пожилой возраст, мужской пол, сниженная толерантность к глюкозе. Основные показатели вовлечённости почек в патологический процесс при гипертензии - признаки содержание креатинина в крови и концентрация белка в моче.
Концентрация креатинина в крови коррелирует с уровнем АД, а также с вероятностью развития сердечно-сосудистых заболеваний в последующем. Высокий клиренс креатинина, отражающий клубочковую гиперфильтрацию, можно расценивать как клинический маркёр ранней стадии гипертонического поражения почек. При микроальбуминурии количество выделяемого белка достигает 300 мг/сут. Выделение белка более 300 мг/сут расценивают как протеинурию.
Изменение работы сосудов
Симптомы увеличенного ОПСС играет одну из ведущих ролей в поддержании высокого АД; вместе с тем сосуды одновременно являются и одним из органов-мишеней: поражение мелких артерий головного мозга (окклюзии или микроаневризмы) может привести к возникновению инсультов, симптомы артерий почек - к нарушению их функций.
Стратификация при артериальной гипертензии
- По мере накопления эпидемиологических данных о естественном течении заболевания стало очевидным постоянное повышение степени развития сердечно-сосудистой заболеваемости и смертности по мере повышения АД. Однако чётко разграничить нормальный и патологический уровень АД оказалось невозможным. Вероятность возникновения осложнений повышается при увеличении АД даже в пределах нормы. При этом абсолютное большинство появление признаков сердечно-сосудистых осложнений регистрируется у лиц с небольшим повышением АД.
- У больных с артериальной гипертензией прогноз проявления симптомов зависит не только от уровня АД. Наличие сопутствующих факторов, степень вовлечения в процесс органов-мишеней, а также наличие ассоциированных клинических состояний имеют не меньшее значение, чем степень повышения АД, в связи с чем в современную классификацию введена стратификация больных в зависимости от степени.
- Стратификация больных основывается на традиционной оценке симптомов поражения органов-мишеней и сердечно-сосудистых осложнений. Она позволяет качественно оценить индивидуальный прогноз (чем выше вероятность, тем хуже прогноз) и выделить группы для преимущественной социально-медицинской поддержки.
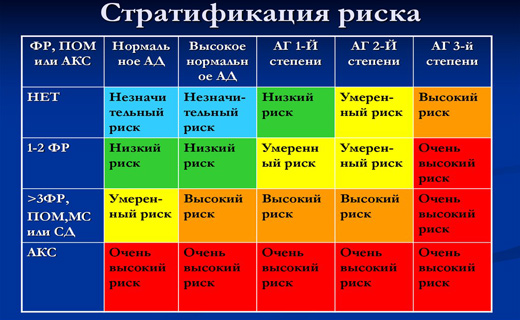
Для количественной оценки используют методики расчёта риска ИБС в течение 10 лет, предложенные Европейским обществом кардиологов, Европейским обществом по атеросклерозу и Европейским обществом по гипертонии и описанные в докладе российских экспертов по изучению гипертонии (ДАГ1). Общий риск сердечно-сосудистых осложнений рассчитывается с учетом ИБС (его умножают на коэффициент 4/3. Например, если риск ИБС составляет 30%, то вероятность сердечно-сосудистых осложнений - 40%).
Группа низкой степени риска
Эта группа низкой степени включает мужчин и женщин моложе 55 лет с признаками гипертензии I степени при отсутствии факторов, поражения органов-мишеней и сопутствующих сердечно-сосудистых заболеваний. Возможность развития сердечно-сосудистых осложнений в ближайшие 10 лет составляет менее 15%.
Группа среднего риска
Эта степень риска включает в себя пациентов с широким диапазоном АД. Принципиальным признаком принадлежности к этой степени риска является наличие факторов риска (у мужчин возраст старше 55 лет, у женщин - старше 65 лет, курение, холестерин более 6,5 ммоль/л, семейный анамнез ранних сердечно-сосудистых заболеваний) при отсутствии симптомов поражения органов-мишеней и/или сопутствующих заболеваний. Иными словами, эта степень риска артериальной гипертензии объединяет пациентов с симптомами небольшого повышения АД и многочисленными признаками риска и пациентов с выраженным повышением АД. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет составляет 15-20%.
Группа высокого риска
К этой степени риска относятся пациенты, имеющие признаки поражение органов-мишеней (гипертрофия левого желудочка по данным ЭКГ, эхокардиографии; протеинурия или креатининемия 1,2-2 мг/дл, генерализованное или очаговое сужение артерий сетчатки), независимо от степени гипертензии и сопутствующих факторов риска. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет превышает 20%.
Группа очень высокого риска
К этой группе риска относят пациентов, у которых имеются симптомы ассоциированного заболевания (стенокардия и/или перенесённый инфаркт миокарда, перенесенная операция реваскуляризации, сердечная недостаточность, перенесённые мозговой инсульт или транзиторная ишемическая атака, нефропатия, хроническая почечная недостаточность, поражение периферических сосудов, ретинопатия III-IV степени), независимо от степени гипертензии. В эту группу включают также больных с высоким и нормальным АД при наличии симптомов сахарного диабета. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет превышает 30%.
Терапия в домашних условиях
Немедикаментозная терапия гипертензии показана всем больным. У 40-60% пациентов с начальной стадией артериальной гипертензии (невысокая степень риска) при невысоких значениях АД оно нормализуется без применения ЛС. При выраженной гипертензии немедикаментозное лечение в комбинации с лекарственной способствует снижению дозы принимаемых ЛС и тем самым уменьшает риск их побочного действия. Основные меры при гипертензии - диета, снижение избыточной массы тела, достаточная физическая активность.
Физическая активность
Достаточная физическая активность циклического типа (ходьба, лёгкий бег, лыжные прогулки) при отсутствии противопоказаний со стороны сердца (ИБС), сосудов ног (облитерирующий атеросклероз), ЦНС (нарушения мозгового кровообращения) снижает АД, а при невысоких уровнях может и нормализовать его при гипертензии. При этом лекарства гипертензии рекомендуют умеренность и постепенность в дозировании физических нагрузок. Нежелательны физические нагрузки с высоким уровнем эмоционального напряжения (соревновательные, гимнастика), а также изометрические усилия (подъем тяжестей). Механизмами, приводящими к снижению АД, считают уменьшение сердечного выброса, снижение ОПСС либо их сочетание.
Другие немедикаментозные методы
Сохраняют своё значение и другие методы против гипертензии: психологические (психотерапия, аутогенная тренировка, релаксация), акупунктура, массаж, физиотерапевтические методы (электросон, диадинамические токи, гипербарическая оксигенация), водные процедуры (плавание, душ, в том числе контрастный), фитотерапия (черноплодная рябина, настойка боярышника, пустырника, сборы с сушеницей болотной, боярышником, бессмертником, донником).
Организация диеты
Из диеты от гипертензии следует исключить пищу, способную повышать сосудистый тонус и раздражающе действовать на нервную систему (наваристые мясные супы, жареное мясо, крепкий кофе, алкогольные напитки, острые и пряные блюда). Большое значение имеет борьба с ожирением против гипертензии. Пища должна быть малосоленой (не более 4 – 5 г поваренной соли в день).
В лечении гипертензии применяются немедикаментозные методы и антигипертензивные средства с различным механизмом действия. Немедикаментозные методы от артериальной гипертензии могут использоваться как самостоятельные, так и в комплексе с другими. Среди немедикаментозных средств воздействия на артериальную гипертензию большое значение придают физическим тренировкам. Доказано, что физические тренировки при артериальной гипертензии повышают адаптационные возможности организма, нормализуют функцию депрессорной системы, оказывают положительное влияние на психоэмоциональную сферу больных артериальной гипертензией. Из физических тренировок больных артериальной гипертензией показаны лечебная физкультура, занятие дозированной ходьбой, плаванием, упражнения на велотренажерах.
Современное лечение гипертензии
Кровоизлияние в мозг
Это должно быть направлено на борьбу с отеком мозга и нарушением жизненных функций, на остановку кровотечения, снижение АД и повышение свертываемости крови. С целью снижения АД используются дибазол, сернокислая магнезия, аминазин, ганглиоблокаторы, промедол. При этом АД измеряется каждые 20 – 30 мин, при снижении АД до 140 – 120/80 – 75 мм рт. ст. введение препаратов от артериальной гипертензии прекращается. Свертываемость крови повышается путем введения хлористого кальция или глюконата кальция, викасола, аскорбиновой кислоты, эпсило-наминокапроновой кислоты.
Терапия на фоне ишемического инсульта
Борьба с гипертензией при инфаркте мозга направлена на улучшение кровоснабжения мозга. Целесообразно применение при высоком степени риска папаверина, но-шпы, эуфиллина, препаратов никотиновой кислоты, стугерона. Для улучшения микроциркуляции внутривенно вводится реополиглюкин.
Гипертоническая энцефалопатия
Это терапия заключается прежде всего в быстром снижении кровяного давления. Для этого назначают при высокой степени риска нитропруссид натрия, ганглиоблокаторы, параллельно внутривенно диуретик, обычно фуросемид. Положительный эффект оказывает введение сернокислой магнезии внутримышечно, кавинтона внутривенно.
Специфическое лечение нефросклероза у больных гипертензией не существует. Необходимо учитывать, что прием больших доз диуретиков несет высокую степень риска и может усугубить почечную недостаточность из-за уменьшения объема циркулирующей крови. Больным артериальной гипертензией с нарушением функции почек терапию лучше проводить фуросемидом и антагонистами альдостерона. Не ухудшают почечную гемодинамику и клубочковую фильтрацию симпатолитики центрального действия – клофелин, допегит, блокаторы β-адренорецепторов. Если почечная недостаточность не поддается консервативным методам, проводится гемосорбция, гемодиализ, а иногда и пересадка почки.
Гипертонический криз
- Лечение ГК при артериальной гипертензии должно быть направлено на создание максимального психического и физического покоя (возвышенное положение головы) и на снижение артериального давления. При необходимости встать с постели больной с высокой артериальной гипертензии не должен излишне напрягать мышцы живота и шеи; следует повернуться на бок, затем опустить ноги на пол; упираясь руками на край постели, поднять корпус, перейти в вертикальное положение, придерживаясь руками за спинку стула.
- При устранении ГК при гипертоническом кризе первого порядка, протекающих с выраженным нейровегетативным синдромом, неотложную терапию целесообразно начинать с внутривенного или внутримышечного введения седативных препаратов (2 мл 0,5%-ного раствора седуксена) или нейролептиков (2 мл 0,25%-ного раствора дроперидола). При высокой степени риска при высоком АД и повторной рвоте можно ввести 1 мл 2,5%-ного раствора аминазина внутримышечно (он обладает и α-адреноблокирующим, и седативным свойством). При выраженном вегетативном синдроме могут использоваться и α-адреноблокаторы (1 – 2 мл 1%-ного раствора пирроксана).
- В случае отсутствия гипотензивного эффекта от вышеуказанных препаратов показано внутривенное введение дибазола (10 – 15 мл 0,5%-ного раствора). Его гипотензивный эффект обусловлен уменьшением сердечного выброса и снижением общего периферического сопротивления сосудов. При выраженном гиперкинетическом типе гемодинамики рекомендуются прежде всего β-адреноблокаторы (с осторожностью у пожилых): обзидан или индерал по 1 – 2 мл (до 5 мл) 0,1%-ного раствора внутривенно медленно на 20 миллилитрах изотонического раствора натрия хлорида под контролем за пульсом. Эти препараты, ослабляя симпатические влияния на β-адренорецепторы сердца, уменьшают частоту сердечных сокращений и величину сердечного выброса.
- При излечении больных с высокой степенью риска со стойкой артериальной гипертензией и выраженным эмоциональным возбуждением можно использовать внутримышечное или внутривенное медленное (лучше капельное) введение рауседила (1 мл 0,1%-ного или 0,25%-ного раствора). Гипотензивный эффект препарата для лечения артериальной гипертензии обусловлен центральным и периферическим симпатолитическим действием. В отдельных случаях, при наличии клинических симптомов, характерных для ангиоспастического типа нарушения мозгового кровообращения, назначают внутримышечно 4 мл 2%-ного раствор папаверина или но-шпы.
- Однако следует помнить, что при церебральном застое папаверин опасен, так как он уменьшает венозный отток от головного мозга. Для улучшения мозгового кровотока и дегидратации назначают эуфиллин (5 – 10 мл 2,4%-ного раствора на 40%-ном растворе глюкозы или изотоническом растворе натрия хлорида) внутривенно. Явный эффект при ГК кризах при лечении первого порядка дает и пероральный прием препаратов (например, анаприлина, клофелина, корданума, нифедипина и др.) с глотком горячей воды.
- При лечении ГК при артериальной гипертензии второго порядка с преобладанием гипокинетического типа гемодинамики рекомендуются клофелин по 1 мл 0,01%-ного раствора в 100 мл изотонического раствора натрия хлорида внутривенно капельно под контролем АД, так как возможно парадоксальное его повышение; аминазин, мочегонные средства (2 – 4 мл лазикса внутривенно), 10 – 20 мл 25%-ного раствора магния сульфата внутримышечно, тепло к ногам, холод на голову.
- Показаны также дезагреганты (трентал 5 – 10 мл внутривенно капельно на физиологическом растворе), препараты, улучшающие микроциркуляцию (реополиглюкин 200 – 400 мл внутривенно капельно), апрессин (гидралазин) по 10 – 20 мл внутривенно медленно (или внутримышечно), нитропруссид натрия, изоптин, кавинтон по 20 мг на 150 мл изотонического раствора натрия хлорида внутривенно капельно.
- При эукинетическом типе ГК при лечении артериальной гипертензии особенно эффективны магния сульфат, большие дозы лазикса (80 – 120 мг), дроперидол, пирроксан (по 2 – 3 мл 1%-ного раствора внутримышечно при явных гипоталамических расстройствах – ознобе, чувстве страха, повышении температуры тела).
Лечебный вибромассаж
Больным с упорными головными болями при лечении артериальной гипертензии, обусловленными затруднением венозного оттока из полости черепа, рекомендуется вибромассаж надключичной области в месте проекции правой и левой внутренних яремных вен. В этой области внутренние яремные вены перед слиянием с подклю чичными венами образуют нижнюю луковицу, где имеются клапаны. Вибромассажное воздействие при артериальной гипертензии в надклапанной проекции усиливает венозный отток из полости черепа.
Вибромассаж проводится электромассажером типа ВМ-1 одновременно на обе надключичные проекции вен в течение 10 мин. Курс лечения состоит из 10 – 15 процедур. Хороший терапевтический эффект отмечается при назначении местного синхротермоконтрастного гидромассажа путем одновременного воздействия потоками горячей и холодной воды. Для этого используют прибор-массажер «Контраст-1». Зоны воздействия: воротниковая и область шейного и грудного отделов позвоночника. Продолжительность одной процедуры 7 – 10 мин.
Оптические квантовые генераторы
Современные оптические квантовые генераторы (лазеры) также широко используются в лечении артериальной гипертензией при высокой степени риска. Лазерным излучением (монохроматическим красным светом) воздействуют на барорецепторы крупных сосудов и, в частности, на механорецепторы синокаротидных зон, которые принимают участие как в кратковременной, так и долговременной регуляции АД. Для этого используется физиотерапевтическая лазерная установка УЛФ-01. Лазерные облучения проводятся одномоментно на обе синокаротидные зоны. Длительность воздействия 10 мин. Курс лечения артериальной гипертензии состоит из 10 – 12 процедур. Современные антигипертензивные лекарственные средства можно условно разделить на следующие группы:
Средства, понижающие функцию сосудодвигательного центра при высокой степени риска при лечении артериальной гипертензии (снотворные, седативные, транквилизаторы).
Симпаталитические средства преимущественно центрального действия: клофелин (гемитон), метилдофа (допегит), алкалоиды раувольфина (резерпин, раувазан).
Средства, блокирующие передачу возбуждения в вегетативных ганглиях (ганглиоблокаторы – гигроний, ганглерон, пентамин, пирилен и др.).
Средства, действующие в области окончаний постганглионарных симпатических волокон при лечении артериальной гипертензии (симпатолитические средства): октадин (изобарин), резерпин, раунатин, метилдофа.
Средства, действующие на адренергические рецепторы:
- α1, α2 – адреноблокаторы: фентоламин, тропафен, пирроксан и др.
- α1-адреноблокаторы: прозозин (минипресс)
- Некардиоселекгивные β-адреноблокаторы (β1 и β2): пропранолол (анаприлин, обзидан, тразикор), окспренолол (тразикор), пиндолол (вискен) и др.
- Кардиоселективные β-адреноблокаторы (β1): талинолол (корданум), ацебуталол (сектраль), атенолол (тенормин) и др.
Средства, влияющие на ренин-ангиотензивную систему для лечения артериальной гипертензии – ингибиторы ангиотензипревращающего фермента: каптоприл (тензиомин, капотен); антагонисты ангиотензина II: соралазин.
Вазодилататоры (средства миотропного действия):
- Расширяющие преимущественно артериолы: апрессин, папаверин, дибазол, но-шпа, магния сульфат и др.
- Расширяющие, преимущественно венулы: нитриты, нитраты, молсидамин (корватон).
- Расширяющие одновременно артериолы и венулы: нитропруссид натрия (нанипрус).
- Влияющие преимущественно на мозговой кровоток: циннаризин (стугерон), кавинтон и др.
Блокаторы кальциевых каналов для лечения артериальной гипертензии с высокой степенью риска: фенигидин (коринфар, нифедипин), форидон, верапамил (изоптин, финоптин), сензит и др.
Средства, влияющие на водно-электролитный обмен (диуретики): тиазидовые – гипотиазид; «петлевые» – фуросемид, бринальдикс; калийсберегающие – триамтерен, амилорид, спиронолактон (верошпирон).
Комбинированные гипотензивные препараты (многокомпонентные): адельфан, трирезид К, бринердин, кристепин и др.

