Эпизоды и признаки безболевого заболевания выявляют практически у всех больных с нестабильной и у 40% пациентов со стабильной стенокардией напряжения. Признаки чаще возникает у пожилых людей, больных сахарным диабетом. Поэтому лечение ишемии сердца народными средствами и лекарствами стоит назначать внимательно. А людям из групп риска – регулярно проходить осмотры у кардиолога!
Симптомы болезни сердца
Клинические проявления ишемии такие же, как и обычной стенокардии напряжения. Этиология и патогенез сердечного недуга аналогичны таковым при стабильной стенокардии напряжения. Причины отсутствия симптомов болевого синдрома при ишемии пока не ясны. Эпизоды болевой и безболевой ишемии сердца могут наблюдаться у одного и того же пациента с одной и той же степенью атеросклероза венечных артерий. Возможным механизмом появления безболевой ишемии считают изменение уровня болевого порога (его вариабельность). У больных сахарным диабетом основная причина появления безболевой ишемии сердца - поражение вегетативной нервной системы (невропатия).
Особенности диагностики
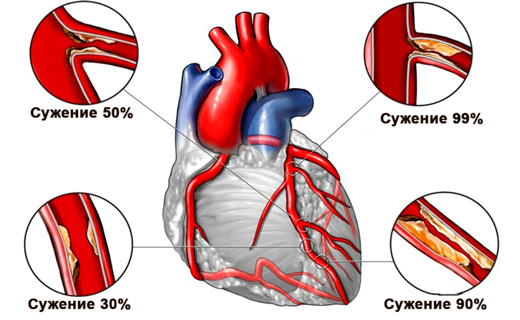
Основной метод диагностики ишемии - суточное мониторирование ЭКГ. Оно рекомендовано пациентам с высоким функциональным классом стабильной стенокардии напряжения, нестабильной стенокардией и постинфарктным кардиосклерозом, а также лицам без клинических симптомов ишемии при наличии нескольких факторов риска одновременно. У ряда пациентов признак подъёма сегмента ST на ЭКГ можно выявить во время пробы с физической нагрузкой, а также при проведении стресс-эхокардиографии.
Профилактические меры
Различают первичную и вторичную профилактику ишемии.
Первичная профилактика ишемической болезни сердца состоит в проведении специальных мероприятий до появления заболевания (воздействие на факторы риска для замедления прогрессирования атеросклеротического процесса).
Вторичная профилактика у больного с ишимией проводится при наличии имеющегося заболевания для предупреждения прогрессирования болезни и предотвращения последующих осложнений. В настоящее время преобладает вторичная профилактика, так как первичная профилактика требует проведения государственной политики по здоровому образу жизни.
Факторы риска – кому стоит бояться?
Существующие факторы риска ишемической болезни разделяют на изменяемые (модифицируемые) и неизменяемые (константные, немодифицируемые).
Семейный анамнез при ишемической болезни
Риск развития ишемии повышен:
- у близких родственников больного ИБС (важнее для родственников первой степени родства - родители, братья, сестры, сыновья, дочери, чем для родственников второй степени родства - дяди, тёти, бабушки, дедушки);
- при большом количестве больных в семье;
- при возникновении ИБС у родственников в относительно молодом возрасте.
Возраст
Выявлена линейная зависимость между возрастом и признаками заболеваний (чем больше возраст, тем сильнее выражен атеросклероз и выше заболеваемость).
Пол
До 55 лет заболеваемость ишемией среди мужчин в 3-4 раза больше, чем у женщин (исключение составляют женщины, страдающие артериальной гипертензией, гиперлипидемией, сахарным диабетом, при ранней менопаузе). После 75 лет заболеваемость ИБС среди мужчин и женщин одинакова.
Курение

Курение увеличивает возможность развития ишемической болезни сердечной мышцы в 2 раза. Курение вызывает преходящее увеличение содержания в крови фибриногена, сужение венечных артерий, агрегацию тромбоцитов, уменьшение содержания в крови холестерина ЛПВП и увеличение концентрации холестерина ЛГТОНГТ. Кроме того, вещества, содержащиеся в табачном дыме, могут повреждать эндотелий и способствовать пролиферации гладкомышечных клеток (в итоге образуются пенистые клетки). По данным аутопсии, у курильщиков, умерших от причин, не связанных с ишемией, атеросклероз венечных артерий выражен больше, чем у некурящих. Прекращение курения приводит к уменьшению частоты инфаркта миокарда в популяции на 50%. Однако основное влияние курение оказывает на частоту возникновения внезапной сердечной смерти.
Прекращение курения приводит к снижению вероятности возникновения сердечно-сосудистой патологии, который может достигнуть уровня для некурящих уже в течение одного года воздержания.
Признаки артериальной гипертензии
Высокое АД (как систолическое, так и диастолическое) в 3 раза увеличивает возможность заболеваемости.
Сахарный диабет
При сахарном диабете I типа дефицит инсулина приводит к уменьшению активности ЛГОТаз и соответственно к увеличению синтеза триглицеридов. При сахарном диабете II типа имеется дислипидемия IV типа с увеличением синтеза ЛПОНП. Кроме того, сахарный диабет часто сочетается с ожирением и артериальной гипертензией.
Малоподвижный образ жизни
Малоподвижный образ жизни значительно увеличивает вероятность развития ИБС.
Ожирение
Ожирение предрасполагает к симптому дислипидемии, артериальной гипертензии и сахарному диабету.
Дефицит эстрогенов
Эстрогены дают вазопротективный эффект. До менопаузы у женщин наблюдают более высокое содержание холестерина ЛГТВП, более низкую концентрацию холестерина ЛПНП и в 10 раз меньшую вероятность, чем у мужчин того же возраста. В менопаузе защитное действие эстрогенов уменьшается и вероятность возникновения ИБС увеличивается (что диктует необходимость восполнения эстрогенов извне).
Оценка факторов риска
Наличие нескольких таких моментов приводит к признакам увеличения вероятности развития ишемической болезни главной мышцы в несколько раз, а не просто к суммированию степеней риска. При оценке возможности развития ишемической болезни сердца определяют следующие параметры:
- Неизменяемые факторы - возраст, пол, семейный анамнез, наличие атеросклеротических проявлений.
- Образ жизни пациента - курение, физическая активность, диетические особенности.
- Наличие других факторов - избыточной массы тела, артериальной гипертензии, содержания липидов и глюкозы в крови.
Для оценки массы тела можно ориентироваться на такой признак, как индекс массы тела - отношение массы тела (в кг) к площади поверхности тела (в м2).
Вторичная профилактика
Вторичная профилактика у больного ИБС заключается в изменении образа жизни, воздействии на факторы риска, применении JTC.
- Изменение образа жизни
- Прекращение курения.
- Соблюдение диеты.
- Уменьшение потребления животных жиров до 30% от общей энергетический ценности пищи.
- Уменьшение потребления насыщенных жиров до 30% от общего количества жиров.
- Потребление холестерина не более 300 мг/сут.
- Замена насыщенных жиров на полиненасыщенные и мононенасыщенные растительного и морского происхождения.
- Увеличение потребления свежих фруктов, растительной пищи, круп.
- Ограничение потребления общего количества калорий при избыточной массе тела.
- Уменьшение потребления соли и алкоголя при повышенном АД.
- Увеличение физической активности. Рекомендованы следующие физические упражнения: быстрая ходьба, бег трусцой, плавание, катание на велосипеде и лыжах, теннис, волейбол, танцы с аэробной физической нагрузкой. При этом частота сердечного ритма должна быть не более 60-70% от макси мальной для данного возраста. Продолжительность физических упражнений должна составлять 30-40 мин: 5-10 мин разминка, 20-30 мин аэробная фаза, 5-10 мин заключительная фаза. Регулярность 4-5 раз в неделю (при более продолжительных занятиях - 2-3 раза в неделю).
Воздействие на факторы риска
При индексе массы тела более 25 кг/м2 необходимо снижение массы тела с помощью диеты и регулярных физических упражнений. Это приводит к признакам снижения АД, уменьшению концентрации в крови общего холестерина и холестерина ЛПНП, возрастанию содержания холестерина ЛПВП, увеличению толерантности к глюкозе и чувствительности к инсулину.
При повышенном АД назначают антигипертензивные средства при отсутствии эффекта от немедикаментозной терапии. Оптимальным считают АД ниже 140/90 мм рт. ст.
При гиперхолестеринемии или комплексной форме дислипидемии необходимо снижение концентрации общего холестерина до 5 ммоль/л (190 мг%) и холестерина ЛГТНП до 3 ммоль/л (115 мг%) с помощью диетических мероприятий, а затем с помощью антигиперлипидемических ЛС (особенно при наличии выраженных проявлений ИБС). После инфаркта миокарда назначение антигиперлипидемических средств рекомендовано через 3 мес от его возникновения (время, необходимое для стабилизации содержания в крови липидов и оценки эффекта диетических мероприятий).
При наличии признаков сахарного диабета I типа оптимальной концентрацией глюкозы считают 5,1-6,5 ммоль/л (91-120 мг%), оптимальной пиковой концентрацией глюкозы - 7,6-9 ммоль/л (136-160 мг%). Также необходимо предотвращение серьёзных гипогликемических состояний. Для больных сахарным диабетом I типа рекомендуют более низкие значения глюкозы крови.
Применение ЛС
- Ацетилсалициловая кислота (минимальная доза 75 мг).
- бета-Адреноблокаторы необходимы больным после инфаркта миокарда (особенно при осложнениях во время инфаркта миокарда в виде аритмий) даже при отсутствии стенокардии.
- Ингибиторы АПФ показаны больным после инфаркта миокарда с признаками сердечной недостаточности или дисфункции левого желудочка.
- Антикоагулянты показаны больным после инфаркта миокарда при повышенном риске тромбоэмболии.
Первичная профилактика
Абсолютный риск развития ишемической болезни в ближайшие 10 лет может быть оценён с помощью специальных карт коронарного риска, разработанных Международными обществами по коронарной профилактике. Для этого необходимо определить такие признаки как возраст, пол, наличие привычки курить, систолическое АД и концентрацию общего холестерина.
Первичную профилактику проводят у лиц с повышенным вероятности развития ИБС. Мероприятия по первичной профилактике ИБС заключаются в изменении образа жизни и воздействии на факторы риска. Они аналогичны вышеизложенным мерам вторичной профилактики ИБС.
Под безболевой ишемией понимают состояние, при котором наличие ЭКГ-симптомов не сопровождается болевыми ощущениями. В этой статье мы рассмотрим проявления и основы терапии.
Народные средства от ишемии
Лечение ишемии сердца народными средствами
- 10 грамм его плодов заливают одним стаканом горячей воды и подогревают на водяной бане. Потом раствор охлаждается, процеживается и доводится до объема 200 мл. Принимать необходимо настой по 1 столовой ложке при коронарной недостаточности 3-4 раза в день от ишемии.
- При стенокардии используют 10 грамм болотной сушеницы и заливают стаканом кипятка. Потом всю смесь подогревают на водяной бане в течение 15 минут, охлаждают не менее 45 минут. После этого процеживают, отжимают и увеличивают готовый объем до 200 мл. Пить необходимо по 1/3 или по половине стакана в день после еды для устранения проявлений ишемии.
- Чтобы убрать недуг делается лечебный сбор из пустырника, сушеницы топяной, валерианы, спорыша и ромашки. Берется по щепотке каждой травы, заваривается 1 литром кипятка и ставят отстаиваться пол часа. После этого процеживают через несколько слоев марли. После готовности обоих составов они смешиваются и ставятся в темное место на 3 дня. Первую неделю лекарство для устранения ишемии миокарда принимается по 1 чайной ложке утром и вечером, начиная со второй недели, доза увеличивается до 1 столовой ложки два раза в день. Применение продолжается, пока весь настой не израсходуется. После этого делается перерыв на 7-10 дней и повторяется курс от ишемии миокарда. Полный курс составляет 1 год.
Лечение натуральными продуктами
Ишемия народные средства воспринимает как прекрасное лекарство.
В процессе ишемии сердца используют мед и хрен. За час до еды смешивают чайную ложку натертого хрена и чайную ложку меда, лучше всего использовать липовый мед. Запивать такой бальзам можно только водой. Смешивать компоненты необходимо только перед самым употреблением. Курс приема длится 1,5-2 месяца, лучше всего процедуры от ишемической болезни сердца проводить осенью и весной.
Чтобы оно хорошо работало, делают смесь из 2 яичных белков, которые взбиваются с 2 чайными ложками сметаны и 1 чайной ложкой меда. Съедается смесь натощак от ишемии.
"Крапивное" лечение можно предварить иными процедурами, только и всего. 200 г свежих корней тутовника (растет в Средней Азии) тщательно промыть, измельчить, залить в эмалированной посуде холодной водой на час, а затем поставить на медленный огонь для приготовления лекарства от проявлений ишемии. Через 15 минут после закипания отвар остудить, процедить и поставить в холодильник. Принимать по 1/3 стакана три раза в день за полчаса до еды. После 2-3 дневного перерыва курс лечения можно повторить.
Как лечить в домашних условиях?
Рецепты Людмилы Ким
- Целители настоятельно рекомендуют при ишемии пить водный настой свеклы от симптомов.
- Жевание лимонной корки (богатой эфирным маслом) значительно улучшает работу сердца.
- При стенокардии нужно 5-6 капель пихтового масла втирать в область коронарных сосудов (ниже соска) 3-4 раза в день. Лечение ишемии проводить 2-3 часа до полного снятия приступа, хотя улучшение возможно уже после первого растирания. Больным с симптомами, (особенно, если стенокардия сопровождается одышкой) полезно принимать чеснок с медом. Взять литр меда, 10 лимонов, 10 головок чеснока. Из лимонов отжать сок, чеснок очистить, промыть, и натереть на терке (можно пропустить через мясорубку). Все смешать и оставить закрытым в про хладном месте на неделю. Принимать по 1 чайной ложке 1 раз в день чтобы лечить ишемию.
Терапия по методам Петра Карасева
Нужно для лечения ишемии сердца измельчить 50-70 г двудомной крапивы и полученную массу положить в литровую эмалированную кастрюльку, Добавить 450 г воды и через полчаса поставить на огонь. После 10 минут кипячения на медленном огне при открытой крышке отвар (лекарства хватит на 2 дня) процедить, остудить и хранить в холодильнике. Перед употреблением при ишемии очередную порцию лучше подогреть до комнатной температуры. Лечение займет 15 дней с двумя перерывами по 2-3 дня. Но это средство, предупреждает Петр Васильевич Карасев, годится лишь тем, чья кровь не загущена. Однако и в этом случае не стоит отчаиваться.
Избавление от симптомов от В. Тищенко
- Рекомендуется страдающим болезнями сердечно-сосудистой системы такое средство лечения: 5 столовых ложек измельченных сосновых или еловых иголок (желательно брать молодые иголки), 2-3 столовые ложки измельченных плодов шиповника и 2 столовые ложки луковой шелухи. (К слову сказать, отвар луковой шелухи лечит пиелонефрит). Залить 0,7 литра воды, довести до кипения, кипятить на малом огне 10 минут, Настоять 1 ночь, завернув в теплое при симптомах ишемии. Процедить и пить вместо воды в течение дня от 0,5 до 1,5 л в сутки. Лечение ишемии проводится в течение 4 месяцев. Если почки не беспокоят, луковую шелуху добавлять не обязательно.
- Одну столовую ложку мелиссы (мяты лимонной) залить стаканом кипятка, настоять 30 минут, процедить и пить в теплом виде по 0,5 стакана три раза в день до еды при тахикардии.
Самые распространенные препараты
Не пугайтесь и не суетитесь, вызовите "Скорую помощь" при симптомах обострения ишемии сердца. До приезда врача для расширения сосудов примите валидол. Расширить сосуды можно также, вызвав раздражение кожи: на место наибольшей болезненности (пусть даже над самым сердцем) поставьте горчичник или смажьте это место какой-либо раздражающей мазью ("Эфкамон", "Бом-Бенге", "Санитас" и т. п.). Заметим, что сейчас выпускается много препаратов для лечения ишемии сердца, содержащих нитроглицерин. Применять их следует для предупреждения приступа, а не для его устранения его симптомов, так как все они принимаются внутрь и действуют не сразу.
Сядьте, именно сядьте, а не лягте, поскольку при резком переходе из вертикального положения в горизонтальное кровь устремляется в верхнюю половину тела, создавая дополнительную нагрузку для организма. Чтобы уменьшить нагрузку на сердце, сделайте для ног горячую ванну с горчицей. Дышите глубоко, слегка задерживая дыхание на вдохе. Такое дыхание наиболее благоприятно для работы сердца.

