Острая вирусная карантинная инфекция, характеризующаяся лихорадкой, тяжелой интоксикацией, тромбогеморрагический синдромом, поражением почек и печени - это желтая лихорадка (Febris flava). Из этой статьи вы узнаете основные причины и симптомы болезни, а также о том, как проводится диагностика заболевания.
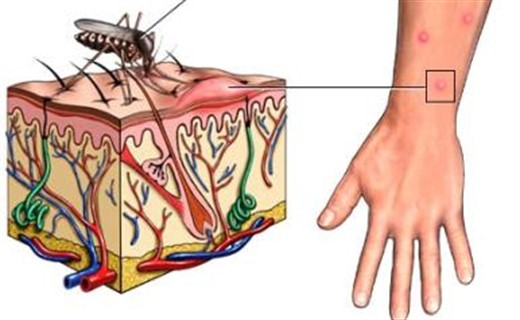
Что за болезнь — желтая лихорадка?
Первое достоверное описание эпидемии относится к 1648 г., когда она возникла на полуострове Юкатан. Предполагают, что в Америку это заболевание было завезено больными из Африки.
Этиология
Возбудитель желтой лихорадки - вирус Vis-cerqfilus tropicus, относится к семейству Flaviridae, роду Flavivirus, содержит РНК, с диаметром вириона - 17-25 нм. Имеет антигенное родство с вирусами японского энцефалита, денге и энцефалита Сент-Луис. Вирус культивируется в куриных эмбрионах и культуре тканей. Возбудитель желтой лихорадки чувствителен к действию физических и химических факторов, быстро гибнет при нагревании до +60° С и воздействии дезинфицирующих средств.
Эпидемиология желтой лихорадкой
Болезнь относится к карантинным болезням. Вирус широко распространен в странах Южной Америки (Боливия, Бразилия, Колумбия, Эквадор, Перу и др.) и экваториальной Африки, где имеются эндемичные очаги.
Выделяют два основных типа болезни:
- антропонозный (городской, сельский),
- желтую лихорадку джунглей.
Источником инфекции при антропонозном типе является больной человек, переносчики желтой лихорадки - комар Aedes aegypti. Источником инфекции являются дикие животные (обезьяны, опоссумы, ежи, муравьеды, ленивцы, броненосцы), переносчики - комары Aedes africans, Aedes simpsoni.
Механизм передачи: гемо-контактный. Путь передачи - трансмиссивный. Комары становятся заразными спустя несколько дней после укуса человека: при температуре +30° С - 7 дней, при + 20° С -18 дней, при +18° С - 30 дней.
Восприимчивость к болезни всеобщая.
Иммунитет пожизненный. Летальность колеблется от 11,4% до 44,4%.
Патогенез желтой лихорадкой
Входными воротами является кожа. С места внедрения вирус проникает в регионарные лимфатические узлы, где размножается и накапливается. Затем возбудитель поступает в кровь. В результате вирусемии, которая продолжается 3-5 дней, вирус попадает в различные органы (печень, селезенка, почки, сердце, костный мозг, лимфатические узлы), вызывая их поражение. Развивается тромбогеморрагический синдром, который проявляется множественными кровоизлияниями.
Патоморфология
Печень увеличена, клетки ее подвергаются жировому перерождению и некротизируются. В перисинусоидных пространствах печени обнаруживают очаговые гомогенные эозинофильные тельца (тельца Каунсилмена). Изменения выявляют также в почках (отек, кровоизлияния, некроз почечных канальцев), селезенке, миокарде, лимфатических узлах.
Симптомы появления желтой лихорадки
Болезнь способствует возникновению широкого спектра заболеваний - от незначительных до серьезных, а также приводит к летальному исходу. После бессимптомного инкубационного периода (3 - 6 сут.) болезнь развивается в две фазы, в которые проводится диагностика.
Фазы заболевания
Острая фаза характеризуется повышенной температурой и ознобом, болями в области спины, головной болью, анорексией, тошнотой и или рвотой, а также парадоксальной брадикардий. Симптомы проходят через 3 - 4 сут. Однако у 15% пациентов в течение последующих 24 ч наступает токсическая фаза. Такие признаки желтой лихорадки, как высокая температура сопровождается желтухой, болями в области живота, рвотой и кровотечением изо рта, носа, глаз и или желудка. Функция почек нарушается, что может привести к анурической почечной недостаточности. Смертность в этой фазе достигает 50 %; остальные 50 % больных выздоравливают без каких-либо серьезных последствий. Диагноз ставят на основании серологического анализа крови. Лечение лихорадки вызванной паразитами основано на поддерживающей терапии.
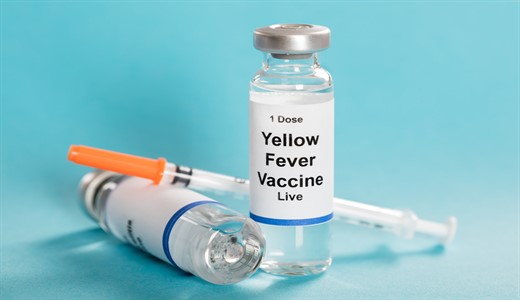
Вакцинация является единственным средством предупреждения болезни. Вакцина обладает высокой эффективностью и обеспечивает иммунитет уже спустя одну неделю у 95 % вакцинированных. Разовая доза обеспечивает защиту на 10 лет, а, возможно, и на всю жизнь.
Периоды желтой лихорадкой
Выделяют четыре периода болезни: инкубационный, начальный лихорадочный (гиперемии), ремиссии, реактивный (венозного стаза).
- Инкубационный период обычно составляет 3 - 6 дней.
- Нагольный период. Симптомы желтой лихорадки появляются внезапно. Начинается с быстрого подъема температуры тела до фебрильных цифр, которая уже в первые сутки достигает 39,5 - 40° С, сопровождается ознобом. Выражены такие признаки: сильная головная боль, боли в мышцах спины и конечностей; снижение аппетита сочетается с бессонницей, депрессией. С первых дней болезни выявляют такие симптомы: одутловатость лица, его гиперемию с синюшным оттенком, пастозность век. Глаза тревожные, налитые, склеры инъецированы, отмечается светобоязнь, слезотечение, учащение пульса. На второй день состояние ребенка ухудшается - присоединяется мучительная жажда, тошнота, многократная рвота слизью, затем желчью. Диагностика желтой лихорадки показывает, что слизистая оболочка полости рта гиперемирована, язык сухой, по краям - красный. Увеличиваются печень и селезенка. К 3 - 4-му дню болезни могут появиться симптомы цианоза, желтухи, незначительная примесь крови в рвотных массах.
- Период ремиссии. На 4 - 5-й день болезни самочувствие больного улучшается, температура тела снижается до субфебрильной. Через несколько часов отмечается повторный подъем температуры тела, но до менее высоких цифр ("седловидная лихорадка"), возникает тошнота, рвота; состояние больного прогрессивно ухудшается.
- Реактивный период. Характерно развитие тромбогеморрагического синдрома в виде кровавой рвоты, кровотечений из носа, матки, кишечника, геморрагической сыпи (петехии, экхимозы). Основные признаки желтой лихорадки в этот период: лицо больного становится бледным, нарастает слабость, появляется бред. Пульс редкий (до 40 - 50 уд/мин), не соответствует температуре тела (симптом Фаже), артериальное давление снижается, развивается олигоанурия. В моче - большое количество белка, появляются цилиндры.
При благоприятном течении с 7 - 9-го дня состояние больного постепенно улучшается, в дальнейшем наступает выздоровление. В тяжелых случаях температура тела остается повышенной в течение 8 - 10 дней.
Осложнения:
- острая почечная недостаточность,
- инфекционно-токсический шок,
- желудочно-кишечные кровотечения,
- уремическая кома,
- миокардит,
- гангрена мягких тканей туловища и конечностей,
- пневмония,
- сепсис.
Диагностика желтой лихорадки
Болезнь диагностируют на основании клинической картины с учетом эпидемической обстановки, соответствующих изменений крови и нарастания антител в сыворотке больного. Дополнительным диагностическим тестом является биологическая проба - заражение мышей кровью или сывороткой больного с последующим выделением вируса из ткани пораженных органов, а также рН вируса, РСК и РТГА.
Опорно-диагностические признаки желтой лихорадки:
- пребывание в эндемичном районе;
- выраженная интоксикация;
- "седловидная" лихорадка;
- синдром желтухи;
- гепатолиенальный синдром;
- тромбогеморрагический синдром;
- отечный синдром.
Лабораторная диагностика:
С целью выявления телец Каунсилмена используют гистологический метод (исследование биоптатов печени); для идентификации возбудителя - серолргический (РСК, РН, РТГА), ИФА (выявление в остром периоде антител класса Ig M к вирусу желтой лихорадки). В клиническом анализе крови отмечается лейкопения и нейтропения; в биохимическом - повышение уровня билирубина, остаточного азота и аминотрансфераз (уровень АсАТ выше, чем АлАТ).
Дифференциальная диагностика желтой лихорадки
В начальном периоде болезнь дифференцируется от малярии, лихорадки Паппатачи, Денге, лептоспироза. В разгар заболевания (при наличии желтухи) - с вирусными гепатитами, болезнью Васильева-Вейля, токсическим гепатитом, желтушной формой возвратного тифа.
От малярии ее дифференцируют при обнаружении малярийного плазмодия в "толстой" капле крови.
Для болезни Денге типично наличие таких симптомов:
- мучительных болей в спине и суставах,
- лимфаденита,
- эритематоидной сыпи,
- отсутствие желтухи,
- а также поражения почек.
Болезнь Паппатаги протекает с инъекцией сосудов склер в виде треугольных полос, идущих от роговицы к углам глаз (симптом Пика), болезненностью при надавливании на глазные яблоки (симптом Тауссик), а также нейтрофилезом с резким сдвигом.
Иктерогеморрагигеский лептоспироз характеризуется наличием желтухи, поражением почек, геморрагическими явлениями. Типичны для лептоспироза боли в икроножных мышцах, менингеальные симптомы.
Большие трудности представляет дифференциальный диагноз желтой лихорадки с желтушными формами рирусных гепатитов, для которых не характерны поражения почек, резко выраженный геморрагический синдром.

