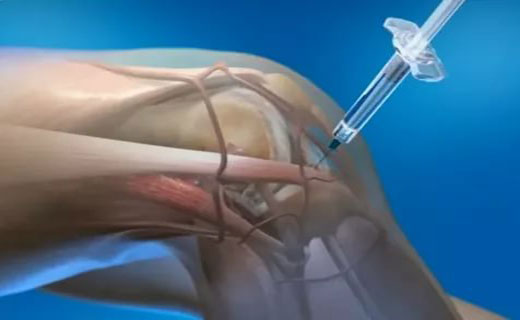
Внутрисуставное введение лекарственных средств, безусловно, проводят только подготовленные ревматологи или ортопеды. Внутрисуставная терапия в виде инъекций в настоящее время занимает прочное место в артрологии. Не являясь основным методом лечения, позволяет подавить воспаление в суставе (купирование болевого синдрома) оптимальным способом. Часть авторов рассматривает инъекционную терапию как форму терапии высокими дозами.
Внутрисуставные инъекции для лечения воспаления суставов
Преимущества внутрисуставных инъекций:
- быстрое купирование локальных болей и воспаления в суставе;
- уменьшение доз пероральных препаратов и этим снизить риск нежелательных явлений системной терапии;
- при соблюдении техники манипуляций инъекции в сустав вполне безопасно и лишено побочных эффектов системной терапии.
В настоящее применяются следующие формы (разновидности) внутрисуставной терапии с помощью инъекций:
- введение в сустав ГК;
- введение в сустав «хондропротекторов»;
- ирригация (промывание) полости сустава;
- введение лекарственных средств в околосуставные мягкие ткани.
Внутрисуставное введение инъекций применяется в основном при поражении крупных суставов.
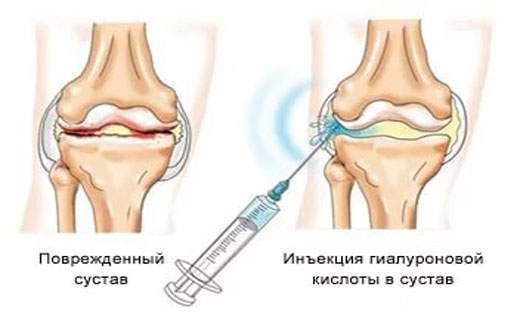
Внутрисуставные инъекции гиалуроновой кислоты
Особенности инъекций в сустав ГК:
- Инъекционная терапия ГК является методом "скорой помощи" и не должна быть единственным методом лечения. Эффективно подавляя воспаление, инъекция ГК не устраняет патогенетическую причину процесса.
- При внутрисуставном введении инъекций ГК необходима уверенность в диагнозе, целесообразно провести рентгеновское исследование. Значительная деструкция сустава, нестабильность или неправильная нагрузка сустава требует консультации ортопеда. Должны присутствовать отчетливые признаки синовита, определяемые клинически или инструментально (УЗИ).
- Необходимо учитывать сопутствующие заболевания пациента, течение которых может ухудшаться под влиянием резорбтивного действия длительно действующих препаратов.
- Частота инъекций в один сустав для лечения воспаления не должна превышать 1 раза в 3 мес (при OA не чаще 1-2 раза в год). Отсутствие эффекта или его кратковременность (менее 2 нед) от 2 инъекций ГК - противопоказание для дальнейшего использования этого метода.
- Данное лечение воспаления суставов противопоказано при инфицировании сустава (даже подозрении на него), при выраженном ОП, внутрисуставном переломе.
Препараты ГК для внутрисуставных инъекций для лечения воспаления суставов разделяются на однокомпонентные - гидрокортизона ацетат, метилпреднизолона ацетат (солу-медрол), трамсинолон (кеналог); и двухфракционныех, содержащие быстро- и длительно действующую фракции - дипроспан, флостерон - содержат бетаметазона натрия фосфат и дипропионат. Применение триамсинолона в последнее время не рекомендуется в связи с его способностью вызывать местную атрофию тканей.
Гиалуроновая кислота побочные эффекты
Среди побочных эффектов, возникающих на фоне введения инъекций гиалуроновой кислоты, в 5-15% случаев отмечаются местные реакции - локальные боли в месте введения, болезненность, усиление проявлений синовита. Условием предупреждения нежелательных реакций является проведение инъекций только при отсутствии выпота. Общие симптомы редки и связаны с аллергической реакцией на препарат (крапивница, кожный зуд, иногда повышение температуры тела).
К сожалению, широкому применению внутрисуставных лекарственных инъекций препятствует высокая стоимость препаратов гиалуроновой кислоты.
Внутрисуставные инъекции в коленный сустав
Объем вводимого в сустав препарата лимитируется его величиной. Ориентировочные разовые дозы вводимых в коленный сустав препаратов: гидрокортизона 125 мг, метилпреднизолона 40-80 мг, дипроспана 3,5-7 мг (0,5-1 мл).
Длительность местного лечебного эффекта колеблется от нескольких месяцев, при первых введениях более продолжительная. Частота внутрисуставных введений должна быть минимальна. Желательно, чтобы после инъекции сустав в течение суток находился в покое.
Препараты хондропротекторы для суставов
Внутрисуставные инъекции «хондропротекторов» выполняют любрикативную функцию, и их классифицируют как имплантат (протез) синовиальной жидкости. Показано, что введение препаратов гиалуроновой кислоты в сустав восстанавливает вязкоэластические свойства синовиальной жидкости, нормализует синтез хондроцитами эндогенного протеогликана и таким образом замедляет или останавливает деградацию гиалинового хряща. Показан достоверный положительный эффект препаратов гиалуроновой кислоты в сравнение с плацебо по основным клиническим показателям.
Показания к внутрисуставным введениям инъекций хондропротекторами: "механический" ритм боли при OA крупных суставов I-III рентгенологической стадии по Келлгрену в отсутствие признаков синовита. Имеется мнение, что внутрисуставные введения инъекций гиалуроновой кислоты должны быть зарезервированы для больных, которые не могут принимать НПВП, при отсутствии ответа на обычную терапию. Повторный курс для лечения воспаления суставов после инъекций возможен только в виде внутримышечных инъекций.
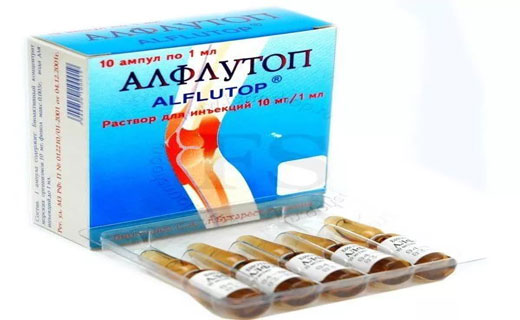
Алфлутоп для суставов
Доступным препаратом для лечения воспаления суставов является алфлутоп. Алфлутоп можно вводить внутрисуставно по 1-2 мл с интервалом в 3 дня, всего 5-6 раз. Лучшие результаты демонстрирует комбинированная терапия: сначала инъекция алфлутопом по 2 мл через день 5 инъекций, затем внутримышечно ежедневно по 1 мл 10-15 дней. Курс повторяется через 6 месяцев.
Наш личный опыт подтверждает эффективность алфлутопа при лечении OA. Все больные, прошедшие курс лечения воспаления суставов алфлутопом, отмечают существенное уменьшение утренней скованности, тугоподвижности суставов, болевого синдрома.
Введение лекарственных средств в мягкие ткани вокруг сустава проводят анестетиками, ГК либо ГК смешиваются с местными анестетиками в соотношении 1:5.
Ирригация сустава крупных суставов с целью подавления воспалительной активности и профилактики рецидивов синовита при OA предложена как метод патогенетической терапии. Считается, что причиной вторичного синовита при OA являются продукты деградации хряща, провоцирующее воспаление. В настоящее время эффективность ирригации суставов представляется сомнительной.

